Mục lục
- Ung thư tuyến tiền liệt là gì?
- Các yếu tố nguy cơ ung thư tuyến tiền liệt
- Triệu chứng của ung thư tuyến tiền liệt
- Các xét nghiệm giúp kiểm tra và chẩn đoán ung thư tuyến tiền liệt
- Một số yếu tố ảnh hưởng đến tiên lượng và phương pháp điều trị
- Xét nghiệm giúp phân giai đoạn của ung thư tuyến tiền liệt
- Các giai đoạn của ung thư tuyến tiền liệt
- Các phương pháp điều trị ung thư tuyến tiền liệt
- Thử nghiệm lâm sàng
- Điều trị ung thư tuyến tiền liệt theo giai đoạn
- Sàng lọc ung thư tuyến tiền liệt
- Phòng ngừa ung thư tuyến tiền liệt
Ung thư tuyến tiền liệt là gì?
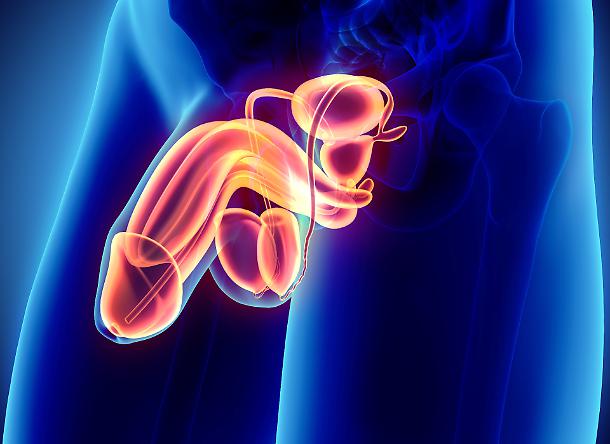
Ung thư tuyến tiền liệt là một bệnh trong đó các tế bào ác tính hình thành trong các mô của tuyến tiền liệt.
Chỉ có nam giới có tuyến tiền liệt. Đó là hạch nhỏ nằm dưới bọng đái gần ruột già. Nó bao quanh niệu đạo, tức ống dẫn nằm bên trong dương vật qua đó nước tiểu và tinh dịch thoát ra.
Hạch tuyến tiền liệt là thành phần của hệ thống sinh sản ở nam giới. Nó sản xuất phần lớn chất nhờn tạo tinh dịch nuôi dưỡng tinh trùng.
Tuyến tiền liệt lớn cỡ hạt dẻ và thường lớn ra khi người đàn ông già đi. Đôi khi điều này có thể gây ra vấn đề chẳng hạn như đi tiểu khó khăn. Những vấn đề này thường gặp ở người lớn tuổi và không phải lúc nào cũng là triệu chứng hay dấu hiệu của ung thư.
Bệnh ung thư tuyến tiền liệt là dạng ung thư khá nguy hiểm xuất hiện ở nam giới. Tuy phát triển chậm nhưng bệnh có thể di căn lan sang các khu vực khác đặc biệt là vào xương và các hạch bạch huyết. Ở giai đoạn đầu ung thư chưa có dấu hiệu đáng kể, nhưng khi đến các giai đoạn cuối xuất hiện các triệu chứng như tiểu ngắt quãng, tiểu ra máu, đau khi đi tiểu,…
Ung thư tuyến tiền liệt phổ biến nhất ở những người đàn ông lớn tuổi. Tại Mỹ, khoảng 1 trong 5 nam giới sẽ được chẩn đoán mắc bệnh ung thư tuyến tiền liệt.
Các yếu tố nguy cơ ung thư tuyến tiền liệt
Bất cứ điều gì làm tăng nguy cơ mắc bệnh của bạn được gọi là yếu tố nguy cơ hay yếu tố rủi ro. Có một yếu tố nguy cơ không có nghĩa là bạn sẽ bị ung thư; không có các yếu tố nguy cơ không có nghĩa là bạn sẽ không bị ung thư. Trao đổi với bác sĩ nếu bạn nghĩ rằng bạn có thể có nguy cơ ung thư tuyến tiền liệt.
Tuổi tác
Tuổi tác là yếu tố nguy cơ lớn nhất đối với ung thư tuyến tiền liệt. Càng lớn tuổi, nam giới càng dễ mắc căn bệnh nguy hiểm này.
Theo thống kê, ung thư tuyến tiền liệt chủ yếu ảnh hưởng đến nam giới trên 50 tuổi. Độ tuổi trung bình của những người đàn ông được chẩn đoán mắc bệnh ung thư tuyến tiền liệt là khoảng từ 65 – 69 tuổi.
Đột biến gen
Một số thay đổi gen di truyền làm tăng nguy cơ ung thư tuyến tiền liệt. Nam giới có đột biến di truyền gen BRCA1 hoặc BRCA2 hoặc mắc hội chứng Lynch có nguy cơ mắc ung thư tuyến tiền liệt cao hơn người bình thường
Tiền sử gia đình mắc bệnh
Nam giới có bố hoặc anh em bị ung thư tuyến tiền liệt có nguy cơ mắc bệnh cao gấp 2 đến 3 lần. Anh em sinh đôi cùng trứng có nguy cơ mắc bệnh cao hơn sinh đôi khác trứng khi một trong số anh em trong gia đình mắc căn bệnh này.
Thừa cân – béo phì
Các tế bào chất béo có thể phóng thích một loại protein làm gia tăng bệnh ung thư tuyến tiền liệt ở nam giới.
Chế độ ăn uống
Những người ăn nhiều thịt đỏ hoặc các sản phẩm từ sữa có chất béo cao, ăn ít trái cây và rau xanh; những người tiêu thụ nhiều canxi (qua thực phẩm hoặc bổ sung) có nguy cơ cao phát triển bệnh ung thư tuyến tiền liệt.
Phơi nhiễm hóa chất
Việc thường xuyên tiếp xúc với các hóa chất độc hại trong quá trình làm việc có thể làm tăng nguy cơ ung thư tuyến tiền liệt.
Thắt ống dẫn tinh
Một số nghiên cứu cho thấy rằng những người đàn ông đã thắt ống dẫn tinh (biện pháp tránh thai cho nam giới) có thể làm tăng nhẹ nguy cơ ung thư tuyến tiền liệt.
Triệu chứng của ung thư tuyến tiền liệt
Dấu hiệu hay triệu chứng của ung thư tuyến tiền liệt bao gồm đi tiểu yếu hoặc đi tiểu thường xuyên. Những dấu hiệu và triệu chứng khác có thể được gây ra bởi ung thư tuyến tiền liệt hoặc do các bệnh lý khác. Kiểm tra ngay nếu bạn có bất kỳ điều nào sau đây:
Tiểu tiện khó khăn
Tình trạng bạn buồn tiểu nhưng không thể đi được hoặc đang đi bị dừng lại đột ngột, hoặc cũng có thể đi tiểu thường xuyên hơn bình thường.
Tiền liệt tuyến có vị trí bao quanh niệu đạo, vì vậy khi xuất hiện một khối u nào dù là rất nhỏ cũng có thể gây ra các trở ngại mỗi khi đi tiểu hoặc xuất tinh. Phì đại tiền liệt tuyến cũng gây ra các triệu chứng như trên.
Đau mỗi khi đi tiểu
Do có khối u ở tiền liệt tuyến chèn ép lên niệu đạo nên mỗi lần đi tiểu có cảm giác đau. Tuy nhiên, triệu chứng này cũng có thể gặp khi nhiễm trùng tuyến tiền liệt, hoặc phì đại tuyến tiền liệt.
Xuất hiện máu trong nước tiểu
Tuy dấu hiệu này ít phổ biến hơn, nhưng khi xuất hiện triệu chứng này cần đi khám nam khoa ngay. Máu trong nước tiểu đôi khi chỉ là một vệt màu hồng nhạt. Một số bệnh lý khác như viêm nhiễm đường tiết niệu cũng có thể gây ra hiện tượng này, do đó bạn phải thực hiện các xét nghiệm để chuẩn đoán phân biệt với bệnh ung thư tiền liệt tuyến.
Khó duy trì sự cương cứng
Khi có khối u tiền liệt tuyến có thể ngăn chặn lưu lượng máu đến dương vật để giúp cương cứng. Tiền liệt tuyến phì đại cũng gây ra triệu chứng này. Vì vậy, nên đến các trung tâm y tế kiểm tra để yên tâm hơn về sức khỏe của mình.
Máu trong tinh dịch
Dấu hiệu này thường không được chú ý. Lượng máu chỉ đủ để làm cho tinh dịch hơi hồng hoặc có vệt máu.
Đau ở lưng, hông, đùi trên thường xuyên
Đau ở lưng, xương chậu và hông là triệu chứng phổ biến của chứng bệnh này. Một cách để phân biệt loại đau với đau thần kinh tọa và đau lưng thấp là nó có thể cảm thấy như một cơn đau âm ỉ. Lời khuyên của bác sĩ, khi có các triệu chứng đau lưng và đau hông mà không rõ nguyên nhân cần nên đến các trung tâm y tế để khám.
Chứng tiểu đêm
Triệu chứng này không được mọi người để ý, nhưng cũng là một dấu hiệu cảnh báo mắc ung thư tuyến tiền liệt. Nếu bạn đi tiểu đêm nhiều hơn hai lần thì hãy đi khám ngay, có thể bạn mắc ung thư tiền liệt tuyến.
Tiểu rắt
Một vài người bị rò rỉ nước tiểu không thể tự chủ. Triệu chứng này không mấy phổ biến nhưng cũng đáng lưu ý.
Các bệnh lý khác có thể gây ra các triệu chứng tương tự. Khi đàn ông lớn tuổi, tuyến tiền liệt có thể lớn hơn và chèn niệu đạo hoặc bàng quang. Điều này có thể gây rắc rối khi đi tiểu hoặc các vấn đề tình dục. Tình trạng này được gọi là tăng sản tuyến tiền liệt lành tính (BPH). Mặc dù nó không phải là ung thư vẫn có thể cần can thiệp bằng phẫu thuật. Các triệu chứng của tăng sản tuyến tiền liệt lành tính hoặc các vấn đề khác ở tuyến tiền liệt có thể giống như các triệu chứng của ung thư tuyến tiền liệt.
Các xét nghiệm giúp kiểm tra và chẩn đoán ung thư tuyến tiền liệt
Trước tiên bác sĩ sẽ hỏi bệnh và khám tổng quát, bao gồm kiểm tra các dấu hiệu của bệnh, chẳng hạn như cục u hoặc bất cứ điều gì khác có vẻ bất thường. Bác sĩ sẽ hỏi bạn về tiền sử bệnh tật, phương pháp điều trị đã sử dụng, các thói quen sinh hoạt hàng ngày, tiền sử bệnh tật gia đình và xung quanh.
Sau đó, bác sĩ sẽ khám trực tràng để kiểm tra tuyến tiền liệt qua thành trực tràng xem có các khối u hoặc bất thường không.
Sau đó bác sĩ có thể chỉ định một số xét nghiệm sau:
Xét nghiệm kháng nguyên đặc hiệu tuyến tiền liệt (PSA)
Là xét nghiệm đo nồng độ PSA trong máu. PSA là một chất được tạo ra bởi tuyến tiền liệt có thể được tìm thấy với số lượng cao hơn bình thường trong máu của những người bị ung thư tuyến tiền liệt. Nồng độ PSA cũng có thể cao ở những người bị nhiễm trùng hoặc viêm tuyến tiền liệt hoặc BPH (phì đại lành tính tuyến tiền liệt).
Siêu âm ổ bụng
Là phương pháp sử dụng sóng âm thanh năng lượng cao phát đến các cơ quan nội tạng và thu nhận phản hồi âm dội lại. Phản hồi âm tạo thành một hình ảnh của các mô cơ thể được gọi là hình ảnh siêu âm. Đây là kỹ thuật rẻ tiền, không xâm lấn, không ảnh hưởng tới bệnh nhân.
Chụp cộng hưởng từ (MRI)
Nguyên lý cơ bản của chụp MRI là một phương pháp thu hình ảnh của các cơ quan trong cơ thể sống và quan sát lượng nước bên trong các cấu trúc của các cơ quan. Ảnh cộng hưởng từ hạt nhân dựa trên một hiện tượng vật lý là hiện tượng cộng hưởng từ hạt nhân. MRI có một ưu điểm hơn một số phương tiện chẩn đoán hình ảnh khác đó là độ tương phản rõ rệt giữa các loại mô từ mô mềm, dịch trong tổn thương…
Một đầu dò được đưa vào trực tràng gần tuyến tiền liệt. Điều này giúp máy MRI tạo ra hình ảnh rõ ràng hơn về tuyến tiền liệt và mô gần đó. Chụp MRI cắt ngang được thực hiện để tìm hiểu xem ung thư có lan ra ngoài tuyến tiền liệt vào các mô gần đó hay không. Phương pháp này còn được gọi là chụp cộng hưởng từ hạt nhân (NMRI). NMRI có thể được sử dụng trong sinh thiết.
Sinh thiết
Đây là phương pháp quan trọng nhất để chẩn đoán ung thư tuyến tiền liệt. Bác sĩ sẽ lấy mô trong khối u và chuyển tới phòng thí nghiệm. Bác sĩ giải phẫu bệnh sẽ kiểm tra mẫu mô để xem có tế bào ung thư hay không và tính điểm Gleason. Điểm Gleason dao động từ 2-10 và mô tả khả năng khối u sẽ lan rộng như thế nào. Điểm Gleason càng thấp khối u càng ít có khả năng lây lan.
Sinh thiết có thể thực hiện dưới hướng dẫn của siêu âm hoặc MRI để có thể xác định chính xác vị trí cần lấy mẫu. Đôi khi sinh thiết được thực hiện bằng cách sử dụng một mẫu mô đã được loại bỏ trong quá trình cắt bỏ tuyến tiền liệt trong phì đại lành tính tuyến tiền liệt.
- Sinh thiết qua đường trực tràng dưới hướng dẫn của ngón tay hay siêu âm đầu dò trực tràng.
- Sinh thiết qua đường tầng sinh môn có hoặc không hướng dẫn của siêu âm.
- Mảnh cắt tổ chắc sau cắt đốt nội soi tuyến tiền liệt
Sinh thiết tuyến tiền liệt qua đường trực tràng dưới hướng dẫn siêu âm là kỹ thuật được lựa chọn nhiều nhất hiện nay.
Sự kết hợp giữa thăm trực tràng, định kỳ làm xét nghiệm PSA máu và sinh thiết tuyến tiền liệt khi có nghi ngờ cho phép chẩn đoán > 90% ung thư tuyến ở giai đoạn khu trú và đóng góp đáng kể vào hiệu quả điều trị.
Một số yếu tố ảnh hưởng đến tiên lượng và phương pháp điều trị
Các tiên lượng và các phương pháp điều trị phụ thuộc vào những điều sau đây:
- Giai đoạn của ung thư (nồng độ PSA, điểm số Gleason, ung thư đã lan ra các cơ quan khác chưa…)
- Tuổi của bệnh nhân.
- Ung thư mới được chẩn đoán hay ung thư tái phát
Lựa chọn phương pháp điều trị cũng có thể phụ thuộc vào những điều sau đây:
- Bệnh kèm theo của bệnh nhân
- Các tác dụng phụ dự kiến của điều trị.
- Điều trị ung thư tuyến tiền liệt trong quá khứ.
- Mong muốn của bệnh nhân.
Xét nghiệm giúp phân giai đoạn của ung thư tuyến tiền liệt
Sau khi ung thư tuyến tiền liệt đã được chẩn đoán, các xét nghiệm tiếp theo được thực hiện để tìm hiểu xem các tế bào ung thư đã lan rộng trong tuyến tiền liệt hay đến các bộ phận khác của cơ thể chưa.
Quá trình sử dụng để tìm hiểu xem ung thư đã lan rộng trong tuyến tiền liệt hay đến các bộ phận khác của cơ thể được gọi là phân giai đoạn. Điều quan trọng là phải biết giai đoạn để lên kế hoạch điều trị. Kết quả của các xét nghiệm được sử dụng để chẩn đoán ung thư tuyến tiền liệt cũng thường được sử dụng để chẩn đoán giai đoạn bệnh. Trong ung thư tuyến tiền liệt, các xét nghiệm tiếp theo có thể không được thực hiện trừ khi bệnh nhân có các triệu chứng hoặc dấu hiệu cho thấy ung thư đã lan rộng, chẳng hạn như đau xương, nồng độ PSA cao hoặc điểm Gleason cao.
Các xét nghiệm tiếp theo sẽ được thực hiện là:
Xạ hình xương
Phương pháp kiểm tra xem có các tế bào phân chia nhanh chóng, chẳng hạn như tế bào ung thư trong xương không. Một lượng rất nhỏ chất phóng xạ được tiêm vào tĩnh mạch. Các chất phóng xạ thu thập trong xương bị ung thư được phát hiện bởi một máy quét.
MRI (chụp cộng hưởng từ)
Rất có giá trị chẩn đoán mức độ xâm lấn của khối u vào tổ chức xung quanh và hạch vùng, đặc biệt là MRI nội trực tràng. Giá trị chẩn đoán của MRI nội trực tràng đối với ung thư tuyến tiền liệt: độ nhạy 53%, độ đặc hiệu 94%, chính xác 70%
CT scan
Là sử dụng máy tính và máy X-quang để tạo ra hình ảnh cắt ngang của cơ thể. Những hình ảnh này cung cấp thông tin chi tiết hơn so với hình ảnh X-quang thông thường. Chúng có thể cho bác sĩ thấy các mô mềm, mạch máu và xương ở các bộ phận khác nhau của cơ thể. Một thuốc cản quang có thể được tiêm vào tĩnh mạch hoặc nuốt để giúp các cơ quan hoặc mô hiển thị rõ ràng hơn.
Phương pháp này cũng được gọi là chụp cắt lớp vi tính. Chụp cắt lớp vi tính vừa cho phép chẩn đoán mức độ xâm lấn tại chỗ của khối u (T), đồng thời cho phép chẩn đoán di căn, đặc biệt là di căn hạch chậu. Khi PSA < 10ng/ml, thì khả năng phát hiện di căn hạch của chụp cắt lớp là rất thấp. Giá trị chẩn đoán của chụp cắt lớp vi tính ngày càng được nâng cao nhờ vào các kỹ thuật chụp mới: chụp 64 lớp, PEP CT.
Cắt hạch vùng chậu
Là phẫu thuật để loại bỏ các hạch bạch huyết trong khung chậu. Bác sĩ giải phẫu bệnh sẽ xem các mô được lấy ra dưới kính hiển vi để tìm tế bào ung thư.
Sinh thiết túi tinh
Là loại bỏ chất dịch từ túi tinh (tuyến tạo ra tinh dịch) bằng kim. Bác sĩ giải phẫu bệnh sẽ quan sát chất dịch đó dưới kính hiển vi để tìm kiếm các tế bào ung thư.
Quét ProstaScint
Một thủ tục để kiểm tra ung thư đã lan từ tuyến tiền liệt đến các bộ phận khác của cơ thể, chẳng hạn như các hạch bạch huyết. Một lượng rất nhỏ chất phóng xạ được tiêm vào tĩnh mạch và đi vào dòng máu. Các chất phóng xạ gắn vào các tế bào ung thư tuyến tiền liệt và được phát hiện bởi một máy quét. Chất phóng xạ xuất hiện như một điểm sáng trên bức tranh ở những khu vực có nhiều tế bào ung thư tuyến tiền liệt.
Có ba cách mà ung thư lây lan trong cơ thể:
- Mô: Ung thư lây lan từ nơi nó bắt đầu bằng cách phát triển sang các khu vực lân cận.
- Hệ bạch huyết: Ung thư lây lan từ nơi nó bắt đầu bằng cách xâm nhập vào hệ thống bạch huyết. Ung thư di chuyển qua các mạch bạch huyết đến các bộ phận khác của cơ thể.
- Máu: Ung thư lây lan từ nơi nó bắt đầu bằng cách đi vào máu. Ung thư di chuyển qua các mạch máu đến các bộ phận khác của cơ thể.
Ung thư có thể lây lan từ nơi nó bắt đầu đến các bộ phận khác của cơ thể. Khi ung thư lan sang một bộ phận khác của cơ thể, nó được gọi là di căn. Các tế bào ung thư tách khỏi nơi chúng bắt đầu (khối u nguyên phát) và đi qua hệ thống bạch huyết hoặc máu.
Khối u di căn là loại ung thư giống như khối u nguyên phát. Ví dụ, nếu ung thư tuyến tiền liệt lan đến xương, các tế bào ung thư trong xương thực sự là tế bào ung thư tuyến tiền liệt. Bệnh là ung thư tuyến tiền liệt di căn, không phải ung thư xương.
Các giai đoạn của ung thư tuyến tiền liệt
Giai đoạn ung thư dựa trên kết quả của các xét nghiệm phân tích và chẩn đoán, bao gồm xét nghiệm kháng nguyên đặc hiệu tuyến tiền liệt (PSA) và mức độ biệt hóa tế bào. Các mẫu mô được lấy ra trong khi sinh thiết được sử dụng để tìm ra điểm Gleason. Điểm Gleason dao động từ 2 đến 10 và mô tả mức độ khác nhau của các tế bào ung thư so với các tế bào bình thường dưới kính hiển vi và khả năng khối u sẽ lan rộng như thế nào. Điểm Gleason càng thấp, càng nhiều tế bào ung thư trông giống như các tế bào bình thường và có khả năng phát triển và lây lan chậm.
Biệt hóa tế bào được chia làm 5 độ từ 1 đến 5
- Gleason 2 – 4: Ung thư biệt hóa cao
- Gleason 5 – 7: Ung thư biệt hóa vừa
- Gleason: 8 – 10: Ung thư ít biệt hóa
Gleason score càng cao thì tiên lượng càng kém
Xét nghiệm PSA đo mức độ PSA trong máu. PSA là một chất được tạo ra bởi tuyến tiền liệt có thể được tìm thấy tăng cao trong máu của những người đàn ông bị ung thư tuyến tiền liệt.
Phân loại theo hệ thống TNM
Vị trí, kích thước khối u:
- T1a: < 5% tổ chức lấy được
- T1b ≥ 5% tổ chức lấy được.
- T1c : Sinh thiết (+) sau khi PSA tăng cao.
- T2a: u chỉ có ở 1/2 thuỳ.
- T2b: U > 1/2 thuỳ.
- T2c: u lan sang 2 thuỳ.
- T3a: Lan ra ngoài vỏ 1 bên
- T3b: Lan ra ngoài vỏ 2 bên.
- T3c: lan ra 1 hoặc 2 túi tinh.
- T4a: lan ra cơ thắt, trực tràng, cổ bàng quang.
- T4b: lan ra cơ nâng hậu môn hay dính với thành chậu hông.
Di căn hạch vùng:
- N1: 1 hạch < 2cm.
- N2: 1 hạch > 2cm và < 5cm hay nhiều hạch < 5cm.
- N3: 1 hạch >5cm.
Di căn cơ quan khác
- M1a: di căn hạch xa.
- M1b: di căn xương.
- M1c: di căn vị trí khác.
Các giai đoạn sau đây được sử dụng cho ung thư tuyến tiền liệt:
Giai đoạn I
Ở giai đoạn I , ung thư chỉ được tìm thấy ở tuyến tiền liệt. Ung thư chỉ tìm thấy qua sinh thiết, không sờ thấy khi khám trực tràng. PSA nhỏ hơn 10 và Gleason nhỏ hơn 4; hoặc là
Khám trực tràng thấy phì đại tuyến tiền liệt ở một bên. PSA nhỏ hơn 10 và Gleason nhỏ hơn 4
Giai đoạn II
Ở giai đoạn II, ung thư tiến triển hơn so với giai đoạn I, nhưng chưa lan ra ngoài tuyến tiền liệt. Giai đoạn II được chia thành các giai đoạn IIA, IIB và IIC.
Ở giai đoạn IIA, ung thư:
- được tìm thấy ở một nửa của một bên tuyến tiền liệt. PSA trên 10 nhưng thấp hơn 20 và Gleason nhỏ hơn 4 hoặc là
- được tìm thấy ở hơn một nửa của một bên của tuyến tiền liệt hoặc ở cả hai bên của tuyến tiền liệt. Cấp độ PSA thấp hơn 20 và Gleason nhỏ hơn 4.
Ở giai đoạn IIB, ung thư:
- được tìm thấy ở một hoặc cả hai bên của tuyến tiền liệt. PSA thấp hơn 20 và Gleason nhỏ hơn 7.
Ở giai đoạn IIC, ung thư:
- được tìm thấy ở một hoặc cả hai bên của tuyến tiền liệt. PSA thấp hơn 20 và Gleason nhỏ hơn 8
Giai đoạn III
Giai đoạn III được chia thành các giai đoạn IIIA, IIIB và IIIC.
Ở giai đoạn IIIA, ung thư:
- được tìm thấy ở một hoặc cả hai bên của tuyến tiền liệt. PSA lớn hơn 20 và Gleason nhỏ hơn 8
Ở giai đoạn IIIB, ung thư :
- đã lan từ tuyến tiền liệt đến túi tinh hoặc đến các mô hoặc cơ quan lân cận, chẳng hạn như trực tràng, bàng quang hoặc thành chậu. PSA có thể bất kỳ cấp độ nào và Gleason nhỏ hơn 8
Ở giai đoạn IIIC, ung thư :
- được tìm thấy ở một hoặc cả hai bên của tuyến tiền liệt và có thể đã lan đến các túi tinh hoặc đến các mô hoặc cơ quan lân cận, chẳng hạn như trực tràng, bàng quang hoặc thành chậu. PSA có thể bất kỳ cấp độ nào và Gleason nhỏ hơn 9.
Giai đoạn IV
Giai đoạn IV được chia thành giai đoạn IVA và IVB.
Ở giai đoạn IVA, ung thư:
- được tìm thấy ở một hoặc cả hai bên của tuyến tiền liệt và có thể đã lan đến các túi tinh hoặc đến các mô hoặc cơ quan lân cận, chẳng hạn như trực tràng, bàng quang hoặc thành chậu. Ung thư đã lan đến các hạch bạch huyết gần đó. PSA có thể bất kỳ cấp độ nào và Gleason trên 9.
Ở giai đoạn IVB, ung thư :
- đã lan sang các bộ phận khác của cơ thể, chẳng hạn như xương hoặc các hạch bạch huyết xa . Ung thư tuyến tiền liệt thường lan đến xương.
Ung thư tuyến tiền liệt tái phát
Ung thư tuyến tiền liệt tái phát là ung thư quay trở lại sau khi được điều trị. Ung thư có thể trở lại ở tuyến tiền liệt hoặc ở các bộ phận khác của cơ thể.
Các phương pháp điều trị ung thư tuyến tiền liệt
Các loại điều trị khác nhau có sẵn cho bệnh nhân ung thư tuyến tiền liệt. Một số phương pháp điều trị là tiêu chuẩn (phương pháp điều trị hiện đang được sử dụng), và một số phương pháp đang được thử nghiệm trong các thử nghiệm lâm sàng. Một thử nghiệm điều trị lâm sàng là một nghiên cứu giúp cải thiện các phương pháp điều trị hiện tại hoặc có được thông tin về các phương pháp điều trị mới cho bệnh nhân ung thư. Khi các thử nghiệm lâm sàng cho thấy một phương pháp điều trị mới tốt hơn điều trị tiêu chuẩn, phương pháp điều trị mới có thể trở thành phương pháp điều trị tiêu chuẩn. Bệnh nhân có thể tham gia vào một thử nghiệm lâm sàng. Một số thử nghiệm lâm sàng chỉ sử dụng cho những bệnh nhân chưa bắt đầu điều trị.
Các loại điều trị tiêu chuẩn được sử dụng:
Theo dõi thận trọng hoặc giám sát tích cực
Ung thư tuyến tiền liệt là loại ung thư tiến triển chậm, vì vậy trong một số trường hợp, theo dõi và kiểm soát đơn thuần lại mang lại cho người bệnh nhiều lợi ích hơn những can thiệp tích cực.
Theo dõi thận trọng và giám sát tích cực là phương pháp điều trị được sử dụng cho những người đàn ông lớn tuổi không có dấu hiệu hoặc triệu chứng hoặc có các tình trạng khác và cho những người đàn ông bị ung thư tuyến tiền liệt được tìm thấy trong xét nghiệm sàng lọc .
Theo dõi thận trọng là theo dõi chặt chẽ tình trạng của bệnh nhân mà không đưa ra bất kỳ điều trị nào cho đến khi các dấu hiệu hoặc triệu chứng xuất hiện hoặc thay đổi. Điều trị được đưa ra để làm giảm các triệu chứng và cải thiện chất lượng cuộc sống .
Giám sát tích cực theo sát tình trạng của bệnh nhân mà không đưa ra bất kỳ điều trị nào trừ khi có thay đổi trong kết quả xét nghiệm. Nó được sử dụng để tìm các dấu hiệu sớm cho thấy tình trạng đang trở nên tồi tệ hơn. Trong giám sát tích cực, bệnh nhân được kiểm tra và xét nghiệm, bao gồm thăm khám trực tràng, xét nghiệm PSA, siêu âm qua trực tràng và sinh thiết để kiểm tra xem ung thư có đang phát triển không. Khi ung thư bắt đầu phát triển, điều trị được đưa ra để chữa ung thư.
Chỉ định:
- Ung thư có nguy cơ thấp: Gleason 2 – 6, PSA < 10ng/ml và T1 – T2a, ở những bệnh nhân có hy vọng sống < 10 năm.
- Ung thư giai đoạn muộn, nhưng cân nhắc giữa chất lượng sống với những tác dụng phụ của thuốc gây ra.
Chống chỉ định:
- Ung thư có độ ác tính cao.
- Bệnh nhân còn hy vọng sống > 10 năm.
- Bệnh nhân mong muốn điều trị.
Phẫu thuật
Bệnh nhân có sức khỏe tốt mà khối u là trong tuyến tiền liệt tuyến chỉ có thể được điều trị bằng phẫu thuật để cắt bỏ khối u. Các loại phẫu thuật sau đây được sử dụng:
Cắt tuyến tiền liệt triệt căn
Là phương pháp điều trị hiệu quả nhất cho các bệnh nhân ung thư tuyến tiền liệt còn khu trú, chưa có di căn hạch và di căn xa.
Chỉ định:
- Ung thư tuyến tiền liệt khu trú tại chỗ (T1, T2).
- Chưa có di căn hạch (nạo hạch chậu âm tính).
- Hy vọng sống còn > 10 năm, thường ở bệnh nhân < 70 tuổi.
Cắt toàn bộ tuyến tiền liệt thường được thực hiện sau khi nạo hạch chậu và có kết quả sinh thiết tức thì âm tính. Mục đích của phẫu thuật là lấy bỏ toàn bộ tuyến tiền liệt cùng với túi tinh, sau đó phục hồi lưu thông nước tiểu bằng khâu nối cố bàng quang với niệu đạo.
Các biến chứng của phẫu thuật này là đái không tự chủ, hẹp miệng nối niệu đạo và rối loạn cương dương.
Kết quả điều trị của phẫu thuật cắt tuyến tiền liệt triệt căn được theo dõi bằng định lượng đều đặn PSA máu sau mổ.
Hiện nay, cắt tuyến tiền liệt triệt căn có thể được thực hiện qua nội soi ổ bụng hay ngoài phúc mạc với kết quả quả có thể so sánh được với mổ mở.
Cắt đốt nội soi qua niệu đạo
Được chỉ định cho các bệnh nhân ung thư tuyến tiền liệt không còn chỉ định phẫu thuật cắt tuyến tiền liệt tiệt căn, có các rối loạn tiểu tiện nặng đặc biệt là đái khó và bí đái.
Kỹ thuật cắt nội soi tương tự như kỹ thuật cắt nội soi u phì đại lành tính tuyến tiền liệt.
Đây không phải là phẫu thuật điều trị ung thư, vì vậy kỹ thuật cần được kết hợp với các phương pháp điều trị ung thư khác: cắt 2 tinh hoàn, nội tiết trị liệu, xạ trị hay hoá trị liệu.
Trong một số trường hợp, phẫu thuật cắt bỏ dây thần kinh có thể được thực hiện. Loại phẫu thuật này có thể cứu các dây thần kinh kiểm soát sự cương cứng. Tuy nhiên, những người đàn ông có khối u lớn hoặc khối u rất gần với dây thần kinh có thể không thể phẫu thuật.
Các vấn đề có thể xảy ra sau phẫu thuật ung thư tuyến tiền liệt bao gồm:
- Bất lực
- Rò rỉ nước tiểu từ bàng quang hoặc phân từ trực tràng
- Rút ngắn dương vật (1 đến 2 cm ). Lý do chính xác cho điều này không được biết.
- Thoát vị bẹn: Thoát vị bẹn có thể xảy ra thường xuyên hơn ở những người được điều trị bằng phẫu thuật cắt bỏ tuyến tiền liệt triệt căn so với những người phẫu thuật nội soi, xạ trị hoặc sinh thiết tuyến tiền liệt đơn thuần. Nó rất có thể xảy ra trong vòng 2 năm đầu sau phẫu thuật tuyến tiền liệt triệt căn.
Xạ trị
Xạ trị là phương pháp điều trị ung thư sử dụng tia X năng lượng cao hoặc các loại bức xạ khác để tiêu diệt tế bào ung thư hoặc giữ cho chúng không phát triển. Có nhiều loại xạ trị khác nhau:
- Xạ trị bên ngoài sử dụng một máy bên ngoài cơ thể để phát bức xạ về phía ung thư. Bức xạ phù hợp là một loại xạ trị ngoài sử dụng máy tính để tạo ra hình ảnh 3 chiều (3-D) của khối u và định hình các chùm bức xạ để phù hợp với khối u. Điều này cho phép một liều phóng xạ cao phát đến khối u và gây ra ít thiệt hại hơn cho các mô khỏe mạnh gần đó.
- Liệu pháp xạ trị giảm hấp thu có thể được đưa ra bởi vì nó có một lịch trình điều trị thuận tiện hơn. Liệu pháp xạ trị giảm hấp thu là phương pháp điều trị bức xạ trong đó tổng liều phóng xạ lớn hơn bình thường mỗi ngày trong khoảng thời gian ngắn hơn (ít ngày hơn) so với xạ trị tiêu chuẩn. Liệu pháp xạ trị giảm hấp thu có thể có tác dụng phụ nhiều hơn so với xạ trị tiêu chuẩn, tùy thuộc vào lịch trình sử dụng.
- Xạ trị bên trong sử dụng chất phóng xạ được đưa vào vật dẫn đặt trực tiếp vào trong hoặc gần ung thư. Trong ung thư tuyến tiền liệt giai đoạn đầu, các hạt phóng xạ được đặt vào tuyến tiền liệt bằng cách sử dụng kim được luồn qua da giữa bìu và trực tràng. Vị trí của các hạt phóng xạ trong tuyến tiền liệt được hướng dẫn bằng hình ảnh từ siêu âm hoặc chụp cắt lớp vi tính. Các kim được loại bỏ sau khi hạt phóng xạ được đặt vào tuyến tiền liệt.
Liệu pháp dược phóng xạ sử dụng một chất phóng xạ để điều trị ung thư. Điều trị bằng dược phóng xạ bao gồm:
- Liệu pháp xạ trị phát xạ Alpha sử dụng một chất phóng xạ để điều trị ung thư tuyến tiền liệt đã lan đến xương. Một chất phóng xạ có tên radium-223 được tiêm vào tĩnh mạch và đi vào dòng máu. Radium-223 đi trong các khu vực xương bị ung thư và giết chết các tế bào ung thư.
Cách thức xạ trị được đưa ra tùy thuộc vào loại và giai đoạn ung thư được điều trị. Liệu pháp xạ trị ngoài, xạ trị trong và điều trị bằng dược phóng xạ được sử dụng để điều trị ung thư tuyến tiền liệt.
Bệnh nhân ung thư tuyến tiền liệt được điều trị bằng xạ trị có nguy cơ mắc ung thư bàng quang và / hoặc ung thư đường tiêu hóa.
Xạ trị có thể gây ra bất lực và các vấn đề tiết niệu có thể trở nên tồi tệ hơn theo tuổi tác.
Liệu pháp hormon
Liệu pháp hormon là một phương pháp điều trị ung thư giúp loại bỏ hormone hoặc ngăn chặn tác động của chúng và ngăn chặn các tế bào ung thư phát triển. Hormone là các chất được tạo ra bởi các tuyến trong cơ thể và lưu thông trong máu. Trong ung thư tuyến tiền liệt, hormone sinh dục nam có thể khiến ung thư tuyến tiền liệt phát triển. Thuốc, phẫu thuật hoặc các kích thích tố khác được sử dụng để làm giảm lượng nội tiết tố nam hoặc ngăn chặn chúng hoạt động.
Liệu pháp hormon cho ung thư tuyến tiền liệt có thể bao gồm:
- Abiraterone acetate có thể ngăn chặn các tế bào ung thư tuyến tiền liệt tạo ra androgen. Nó được sử dụng ở những người đàn ông bị ung thư tuyến tiền liệt tiến triển mà không cải thiện bằng liệu pháp hormone khác.
- Cắt bỏ tinh hoàn là một phẫu thuật để loại bỏ một hoặc cả hai tinh hoàn , nguồn chính của nội tiết tố nam, chẳng hạn như testosterone, để giảm lượng hormone được tạo ra.
- Estrogen có thể ngăn chặn tinh hoàn tạo ra testosterone. Tuy nhiên, estrogen hiếm khi được sử dụng ngày nay trong điều trị ung thư tuyến tiền liệt vì nguy cơ tác dụng phụ nghiêm trọng.
- Chất chủ vận hormone giải phóng hormone luteinizing có thể ngăn chặn tinh hoàn tạo ra testosterone. Ví dụ như leuprolide , goserelin và buserelin.
- Antiandrogens có thể ngăn chặn hoạt động của androgen (hormone thúc đẩy đặc điểm giới tính nam), chẳng hạn như testosterone. Ví dụ như flutamide, bicalutamide, enzalutamide, apalutamide và nilutamide
- Các loại thuốc có thể ngăn chặn tuyến thượng thận sản xuất androgen bao gồm ketoconazole và aminoglutethimide
Nóng bừng, suy giảm chức năng tình dục, mất ham muốn tình dục và yếu xương có thể xảy ra ở nam giới được điều trị bằng liệu pháp hormone. Các tác dụng phụ khác bao gồm tiêu chảy, buồn nôn và ngứa.
Hóa trị
Hóa trị là một phương pháp điều trị ung thư sử dụng hóa chất để ngăn chặn sự phát triển của các tế bào ung thư, bằng cách tiêu diệt các tế bào hoặc bằng cách ngăn chặn chúng phân chia. Khi hóa trị được thực hiện bằng tiêm vào tĩnh mạch hoặc cơ, thuốc sẽ xâm nhập vào máu và có thể đến các tế bào ung thư trên toàn cơ thể (hóa trị liệu toàn thân). Khi hóa trị được dùng trực tiếp vào dịch não tủy, một cơ quan hoặc khoang cơ thể như bụng, các loại thuốc chủ yếu ảnh hưởng đến các tế bào ung thư ở những khu vực đó (hóa trị liệu khu vực). Cách thức hóa trị được đưa ra tùy thuộc vào loại và giai đoạn của bệnh ung thư đang được điều trị.
Mặc dù hóa trị đã có hiệu quả trong việc tiêu diệt các tế bào ung thư, nhưng nó có thể gây ra các tác dụng phụ nghiêm trọng ảnh hưởng đến chất lượng cuộc sống của bạn. Bao gồm:
- Tiêu chảy
- Mệt mỏi
- Buồn nôn
- Ói mửa
- Rụng tóc nhiều
- Chán ăn
- Khô miệng
- Lở miệng
- Đau do tổn thương thần kinh
Liệu pháp sinh học
Liệu pháp sinh học là phương pháp điều trị sử dụng hệ thống miễn dịch của bệnh nhân để chống lại ung thư. Các chất được tạo ra bởi cơ thể hoặc được sản xuất trong phòng thí nghiệm được sử dụng để tăng cường, chỉ đạo hoặc khôi phục khả năng phòng vệ tự nhiên của cơ thể chống lại ung thư. Sipuleucel-T là một loại trị liệu sinh học được sử dụng để điều trị ung thư tuyến tiền liệt đã di căn.
Liệu pháp bisphosphonate
Thuốc bisphosphonate chẳng hạn như clodronate hoặc zoledronate, giảm các bệnh về xương khi ung thư đã lan đến tận xương. Những người đàn ông được điều trị bằng liệu pháp chống ung thư hoặc cắt bỏ tinh hoàn có nguy cơ gãy xương. Ở những người đàn ông này, thuốc bisphosphonate làm giảm nguy cơ gãy xương. Việc sử dụng thuốc bisphosphonate để ngăn chặn hoặc làm chậm sự phát triển của di căn xương đang được nghiên cứu trong các thử nghiệm lâm sàng.
Phương pháp điều trị đau xương do di căn xương hoặc liệu pháp hormone.
Ung thư tuyến tiền liệt đã di căn đến xương và một số loại liệu pháp hormone có thể làm suy yếu xương và dẫn đến đau xương. Phương pháp điều trị đau xương bao gồm:
- Thuốc giảm đau
- Xạ trị ngoài.
- Strontium-89 (một đồng vị phóng xạ).
- Liệu pháp nhắm đích với một kháng thể đơn dòng, chẳng hạn như denosumab .
- Liệu pháp bisphosphonate.
- Corticosteroid.
Thử nghiệm lâm sàng
Đối với một số bệnh nhân, tham gia thử nghiệm lâm sàng có thể là lựa chọn điều trị tốt nhất. Thử nghiệm lâm sàng là một phần của quá trình nghiên cứu ung thư. Các thử nghiệm lâm sàng được thực hiện để tìm hiểu xem phương pháp điều trị ung thư mới có an toàn và hiệu quả hay tốt hơn so với điều trị chuẩn.
Nhiều phương pháp điều trị ung thư tiêu chuẩn ngày nay dựa trên các thử nghiệm lâm sàng trước đó. Bệnh nhân tham gia thử nghiệm lâm sàng có thể được điều trị theo tiêu chuẩn hoặc là một trong những người đầu tiên được điều trị theo phương pháp mới.
Bệnh nhân tham gia thử nghiệm lâm sàng cũng giúp cải thiện cách điều trị ung thư trong tương lai. Ngay cả khi các thử nghiệm lâm sàng không dẫn đến các phương pháp điều trị mới hiệu quả, vẫn có những thông tin quan trọng sẽ thu nhận được và giúp tiến hành nghiên cứu trong tương lai
Bệnh nhân có thể tham gia các thử nghiệm lâm sàng trước, trong hoặc sau khi bắt đầu điều trị ung thư.
Một số thử nghiệm lâm sàng chỉ áp dụng cho những bệnh nhân chưa được điều trị. Các thử nghiệm khác điều trị cho những bệnh nhân bị ung thư không đỡ hơn. Cũng có những thử nghiệm lâm sàng thử nghiệm những cách mới để ngăn chặn ung thư tái phát hoặc giảm tác dụng phụ của điều trị ung thư. Tham gia vào thử nghiệm lâm sàng có thể cho cơ hội để thử các phương pháp điều trị mới nhất, nhưng nó không thể đảm bảo chữa bệnh. Thảo luận về các thử nghiệm lâm sàng có sẵn với bác sĩ và cẩn thận cân nhắc những lợi ích và rủi ro.
Các loại điều trị mới đang được thử nghiệm trong các thử nghiệm lâm sàng:
Phẫu thuật lạnh
Phẫu thuật lạnh là phương pháp điều trị sử dụng một dụng cụ để đóng băng và tiêu diệt các tế bào ung thư tuyến tiền liệt. Siêu âm được sử dụng để tìm ra khu vực sẽ được điều trị. Loại điều trị này còn được gọi là liệu pháp áp lạnh.
Phẫu thuật lạnh có thể gây ra bất lực và rò rỉ nước tiểu từ bàng quang hoặc rò phân từ trực tràng.
Liệu pháp siêu âm tập trung cường độ cao
Liệu pháp siêu âm tập trung cường độ cao là một phương pháp điều trị sử dụng siêu âm (sóng âm thanh năng lượng cao) để tiêu diệt các tế bào ung thư. Để điều trị ung thư tuyến tiền liệt, một đầu dò nội soi được sử dụng để tạo ra sóng âm thanh.
Xạ trị bằng tia proton
Xạ trị bằng chùm tia proton là một loại xạ trị năng lượng cao, từ bên ngoài nhắm vào các khối u bằng các luồng proton (các hạt nhỏ tích điện dương). Loại xạ trị này đang được nghiên cứu trong điều trị ung thư tuyến tiền liệt.
Liệu pháp quang học
Một phương pháp điều trị ung thư sử dụng một loại thuốc và một loại ánh sáng laser nhất định để tiêu diệt các tế bào ung thư. Một số loại thuốc không hoạt động cho đến khi nó tiếp xúc với ánh sáng được tiêm vào tĩnh mạch. Thuốc hoạt động trong các tế bào ung thư nhiều hơn trong các tế bào bình thường. Các ống sợi sau đó được sử dụng để mang ánh sáng laser đến các tế bào ung thư, nơi thuốc sẽ trở thành dạng hoạt động và giết chết các tế bào. Liệu pháp quang học gây ra ít thiệt hại cho các mô khỏe mạnh. Nó được sử dụng chủ yếu để điều trị khối u trên hoặc ngay dưới da hoặc trong lớp lót của các cơ quan nội tạng.
Điều trị ung thư tuyến tiền liệt theo giai đoạn
Một số xét nghiệm đã được thực hiện để chẩn đoán ung thư hoặc tìm ra giai đoạn ung thư có thể được lặp lại. Một số xét nghiệm sẽ được lặp lại để xem điều trị có hiệu quả như thế nào. Quyết định về việc có nên tiếp tục, thay đổi hoặc ngừng điều trị có thể dựa trên kết quả của các xét nghiệm này.
Một số xét nghiệm sẽ tiếp tục được thực hiện định kỳ sau khi điều trị kết thúc. Kết quả của các xét nghiệm này có thể cho thấy nếu tình trạng của bạn đã thay đổi hoặc ung thư tái phát. Những xét nghiệm này đôi khi được gọi là xét nghiệm theo dõi hoặc kiểm tra.
Ung thư tuyến tiền liệt giai đoạn I
Điều trị chuẩn của ung thư tuyến tiền liệt giai đoạn I có thể bao gồm:
- Theo dõi thận trọng
- Giám sát tích cực. Nếu ung thư bắt đầu phát triển, liệu pháp hormone có thể được sử dụng
- Phẫu thuật cắt bỏ tuyến tiền liệt triệt căn, thường là cắt hạch vùng chậu. Liệu pháp xạ trị có thể được đưa ra sau phẫu thuật .
- Xạ trị ngoài. Liệu pháp hormon có thể được đưa ra sau khi xạ trị.
- Xạ trị trong bằng hạt phóng xạ.
- Thử nghiệm lâm sàng của liệu pháp siêu âm tập trung cường độ cao.
- Thử nghiệm lâm sàng của liệu pháp quang học.
- Thử nghiệm lâm sàng của phẫu thuật lạnh.
Ung thư tuyến tiền liệt giai đoạn II
Điều trị chuẩn của ung thư tuyến tiền liệt giai đoạn II có thể bao gồm:
- Theo dõi thận trọng
- Giám sát tích cực. Nếu ung thư bắt đầu phát triển, liệu pháp hormone có thể được sử dụng
- Phẫu thuật cắt bỏ tuyến tiền liệt triệt căn, thường là cắt hạch vùng chậu . Liệu pháp xạ trị có thể được đưa ra sau phẫu thuật.
- Xạ trị ngoài. Liệu pháp hormon có thể được đưa ra sau khi xạ trị.
- Xạ trị trong bằng hạt phóng xạ.
- Thử nghiệm lâm sàng của phẫu thuật lạnh.
- Thử nghiệm lâm sàng của liệu pháp siêu âm tập trung cường độ cao.
- Thử nghiệm lâm sàng của xạ trị chùm tia proton.
- Thử nghiệm lâm sàng của liệu pháp quang học.
- Các thử nghiệm lâm sàng về các loại điều trị mới, chẳng hạn như liệu pháp hormone sau cắt bỏ tuyến tiền liệt triệt căn.
Ung thư tuyến tiền liệt giai đoạn III
Điều trị chuẩn của ung thư tuyến tiền liệt giai đoạn III có thể bao gồm:
- Xạ trị ngoài. Liệu pháp hormon có thể được đưa ra sau khi xạ trị.
- Liệu pháp hormon. Liệu pháp xạ trị có thể được đưa ra sau khi điều trị bằng hormone.
- Phẫu thuật cắt bỏ tuyến tiền liệt triệt căn. Liệu pháp xạ trị có thể được đưa ra sau phẫu thuật .
- Theo dõi thận trọng
- Giám sát tích cực. Nếu ung thư bắt đầu phát triển, liệu pháp hormone có thể được sử dụng
Điều trị để kiểm soát ung thư ở tuyến tiền liệt và giảm các triệu chứng tiết niệu có thể bao gồm:
- Xạ trị ngoài.
- Xạ trị trong bằng hạt phóng xạ.
- Liệu pháp hormon.
- Cắt đốt nội soi qua niệu đạo
- Thử nghiệm lâm sàng các loại xạ trị mới.
- Thử nghiệm lâm sàng của phẫu thuật lạnh.
Ung thư tuyến tiền liệt giai đoạn IV
Điều trị chuẩn của ung thư tuyến tiền liệt giai đoạn IV có thể bao gồm:
- Liệu pháp hormon
- Liệu pháp hormon kết hợp với hóa trị
- Liệu pháp bisphosphonate
- Xạ trị ngoài. Liệu pháp hormon có thể được đưa ra sau khi xạ trị
- Theo dõi thận trọng
- Giám sát tích cực. Nếu ung thư bắt đầu phát triển, liệu pháp hormone có thể được sử dụng
- Thử nghiệm lâm sàng của phẫu thuật cắt bỏ tuyến tiền liệt triệt căn với cắt bỏ tinh hoàn.
Điều trị để kiểm soát ung thư ở tuyến tiền liệt và giảm các triệu chứng tiết niệu có thể bao gồm:
- Cắt đốt nội soi qua niệu đạo
- Xạ trị.
Lựa chọn điều trị cho ung thư tuyến tiền liệt tái phát hoặc kháng hormon
Điều trị chuẩn của ung thư tuyến tiền liệt tái phát hoặc kháng hormone có thể bao gồm:
- Liệu pháp hormon
- Hóa trị cho bệnh nhân đã được điều trị bằng liệu pháp hormone.
- Liệu pháp sinh học với sipuleucel-T cho bệnh nhân đã được điều trị bằng liệu pháp hormone.
- Xạ trị ngoài
- Cắt bỏ tuyến tiền liệt cho bệnh nhân đã được điều trị bằng xạ trị
- Xạ trị Alpha.
Sàng lọc ung thư tuyến tiền liệt
Sàng lọc ung thư là tìm kiếm ung thư trước khi có bất kỳ triệu chứng nào.
Xét nghiệm sàng lọc có thể giúp tìm ra ung thư ở giai đoạn đầu , trước khi các triệu chứng xuất hiện. Khi mô bất thường hoặc ung thư được phát hiện sớm có thể dễ dàng điều trị hoặc chữa khỏi hơn . Vào thời điểm các triệu chứng xuất hiện, ung thư có thể đã phát triển và lan rộng. Điều này có thể làm cho ung thư khó điều trị hoặc chữa khỏi.
Điều quan trọng cần nhớ là khi bác sĩ đề nghị kiểm tra sàng lọc điều đó không có nghĩa là bạn bị ung thư. Xét nghiệm sàng lọc được thực hiện khi bạn không có triệu chứng ung thư.
Nếu kết quả xét nghiệm sàng lọc là bất thường, bạn có thể cần phải thực hiện thêm các xét nghiệm để tìm hiểu xem mình có bị ung thư hay không. Chúng được gọi là xét nghiệm chẩn đoán.
Trước đó, hiệp hội tiết niệu Mỹ đã đề nghị kiểm tra xét nghiệm máu và làm PSA (kháng nguyên chuyên biệt của tiền liệt tuyến) ở tất cả những người đàn ông trên 40 tuổi. Mức tăng của PSA có thể là dấu hiệu của bệnh ung thư tuyến tiền liệt giai đoạn đầu.
Nội dung khái quát của khuyến cáo mới này như sau:
- Nam giới tuổi từ 40-45: Không cần kiểm tra xét nghiệm trừ khi trong gia đình đã có người mắc bệnh hoặc một số nguyên nhân khác bị cho là sẽ làm tăng nguy cơ mắc bệnh ung thư tuyến tiền liệt.
- Nam giới tuổi từ 55-69: Không cần kiểm tra xét nghiệm thường xuyên nhưng nên trao đổi với các bác sĩ về lợi ích và tác hại của việc kiểm tra cho phù hợp với sức khoẻ của mỗi cá nhân.
- Nam giới trên 70 tuổi: Không cần kiểm tra xét nghiệm trừ khi trong gia đình đã có người mắc bệnh hoặc một số lý do khác bị cho là sẽ làm tăng nguy cơ mắc bệnh ung thư tuyến tiền liệt.
Kiểm tra xét nghiệm không phải là lựa chọn hoàn hảo để sàng lọc và phát hiện căn bệnh ung thư có thể dẫn đến chết người này. Vì vậy, việc kiểm tra là không nhất thiết, nó phụ thuộc vào bệnh ung thư và các yếu tố khác như tuổi tác. Lợi ích của việc sàng lọc bệnh ung thư tuyến tiền liệt rõ ràng ít hơn so với các bệnh ung thư khác, chẳng hạn như ung thư vú hoặc ung thư đường ruột.
Một điều quan trọng là mức PSA trong máu của người đàn ông có thể tăng lên vì những lý do không liên quan đến ung thư tuyến tiền liệt, vì vậy kết quả của việc sàng lọc có thể là “dương tính giả”.
Các bác sĩ cũng cảnh báo các kết quả xét nghiệm là không đáng tin cậy hoàn toàn và có thể tạo ra những lo lắng, căng thẳng cho nam giới. Hơn nữa, xét nghiệm PSA thường dùng một cây kim nhỏ để lấy sinh thiết mô và mẫu mô từ nhiều phần của tuyến tiền liệt. Điều này có thể gây ra đau đớn và cũng có thể mang đến những rủi ro không mong đợi, chẳng hạn như bị nhiễm trùng.
Ngoài ra, nếu sinh thiết mô của người đàn ông cho thấy những dấu hiệu của ung thư thì cũng chưa thể khẳng định được khả năng dẫn đến tử vong cao vì có rất nhiều bệnh ung thư tuyến tiền liệt phát triển chậm và khó có khả năng gây tử vong hoặc làm ảnh hưởng đến các vấn đề khác trong cuộc sống của người đàn ông.
Phòng ngừa ung thư tuyến tiền liệt
Phòng ngừa ung thư là hành động được thực hiện để giảm nguy cơ mắc bệnh ung thư. Bằng cách ngăn ngừa ung thư, số trường hợp ung thư mới được giảm xuống. Hy vọng, điều này sẽ làm giảm số người chết do ung thư.
Để ngăn ngừa ung thư mới bắt đầu, các nhà khoa học xem xét các yếu tố nguy cơ và yếu tố bảo vệ. Bất cứ điều gì làm tăng cơ hội phát triển ung thư của bạn được gọi là yếu tố nguy cơ ung thư; bất cứ điều gì làm giảm cơ hội phát triển ung thư của bạn được gọi là yếu tố bảo vệ ung thư.
Một số yếu tố nguy cơ ung thư có thể tránh được, nhưng nhiều yếu tố không thể. Ví dụ, cả hút thuốc và di truyền gen là các yếu tố nguy cơ đối với một số loại ung thư, nhưng bạn chỉ có thể tránh hút thuốc. Tập thể dục thường xuyên và chế độ ăn uống lành mạnh có thể là yếu tố bảo vệ cho một số loại ung thư. Tránh các yếu tố nguy cơ và tăng các yếu tố bảo vệ có thể làm giảm nguy cơ của bạn, nhưng điều đó không có nghĩa là bạn sẽ không bị ung thư.
Các yếu tố bảo vệ sau đây có thể làm giảm nguy cơ ung thư tuyến tiền liệt:
Folate
Folate là một loại vitamin B xuất hiện tự nhiên trong một số loại thực phẩm, chẳng hạn như rau xanh, đậu và nước cam. Axit folic là một dạng folate nhân tạo được tìm thấy trong các chất bổ sung vitamin và thực phẩm tăng cường, chẳng hạn như bánh mì ngũ cốc nguyên hạt và ngũ cốc. Một nghiên cứu kéo dài 10 năm cho thấy nguy cơ ung thư tuyến tiền liệt thấp hơn ở những người đàn ông có đủ folate trong chế độ ăn uống. Tuy nhiên, nguy cơ ung thư tuyến tiền liệt đã tăng lên ở những người đàn ông đã bổ sung 1 miligam (mg) axit folic.
Finasteride và Dutasteride
Finasteride và dutasteride là những loại thuốc được sử dụng để làm giảm lượng hormone giới tính nam do cơ thể tạo ra. Những loại thuốc này ngăn chặn enzyme thay đổi testosterone thành dihydrotestosterone (DHT). DHT cao hơn mức bình thường có thể đóng góp một phần trong việc phát triển ung thư tuyến tiền liệt. Dùng finasteride hoặc dutasteride đã được chứng minh là làm giảm nguy cơ ung thư tuyến tiền liệt, nhưng không biết liệu những thuốc này có làm giảm nguy cơ tử vong do ung thư tuyến tiền liệt hay không.
Thử nghiệm phòng chống ung thư tuyến tiền liệt (PCPT) đã nghiên cứu liệu thuốc finasteride có thể ngăn ngừa ung thư tuyến tiền liệt ở những người đàn ông khỏe mạnh từ 55 tuổi trở lên. Nghiên cứu phòng ngừa này cho thấy có ít ung thư tuyến tiền liệt trong nhóm nam giới sử dụng finasteride so với nhóm nam giới không mắc bệnh. Số ca tử vong do ung thư tuyến tiền liệt là giống nhau ở cả hai nhóm. Những người đàn ông dùng finasteride đã báo cáo nhiều tác dụng phụ hơn so với nhóm những người đàn ông không mắc bệnh, bao gồm rối loạn cương dương, mất ham muốn tình dục và ngực to .
Chế độ ăn
Người ta không biết nếu giảm chất béo hoặc tăng trái cây và rau quả trong chế độ ăn uống giúp giảm nguy cơ ung thư tuyến tiền liệt hoặc tử vong do ung thư tuyến tiền liệt. Trong thử nghiệm PCPT, một số axit béo nhất định làm tăng nguy cơ ung thư tuyến tiền liệt trong khi những loại khác làm giảm nguy cơ ung thư tuyến tiền liệt.
Vitamin tổng hợp
Sử dụng thường xuyên vitamin tổng hợp chưa được chứng minh là làm tăng nguy cơ ung thư tuyến tiền liệt sớm hoặc cục bộ . Tuy nhiên, một nghiên cứu lớn cho thấy tăng nguy cơ ung thư tuyến tiền liệt tiến triển ở những người đàn ông dùng vitamin tổng hợp hơn bảy lần một tuần.
Lycopene
Một số nghiên cứu đã chỉ ra rằng chế độ ăn nhiều lycopene có thể liên quan đến việc giảm nguy cơ ung thư tuyến tiền liệt, nhưng các nghiên cứu khác thì không. Người ta đã không chứng minh được rằng bổ sung lycopene làm giảm nguy cơ ung thư tuyến tiền liệt.
Tập thể dục, duy trì cân nặng hợp lý
Như bạn đã biết, tập thể dục là tốt cho tim của bạn và để giảm cân. Có lẽ bạn không ngờ rằng tập thể dục còn cung cấp một số lợi ích khác cho sức khỏe tuyến tiền liệt. Một nghiên cứu của trường đại học California phát hiện rằng, tập thể dục đều đặn giúp làm giảm nguy cơ ung thư tiền liệt tuyến tiến triển.
Nghiên cứu khác đã chứng minh rằng hoạt động thể chất có thể làm giảm nguy cơ ung thư tiền liệt tuyến lên đến 19%. Bên cạnh đó, các điều tra khác cũng cho thấy, tập thể dục có tác động tích cực đối với người mắc ung thư tiền liệt tuyến.